
Objawy
Profilaktyczne badania urologiczne – kiedy i jak często należy je wykonywać?

Twój przewodnik po zdrowiu urologicznym.


7 min
Objawy

1 min
Aktualności
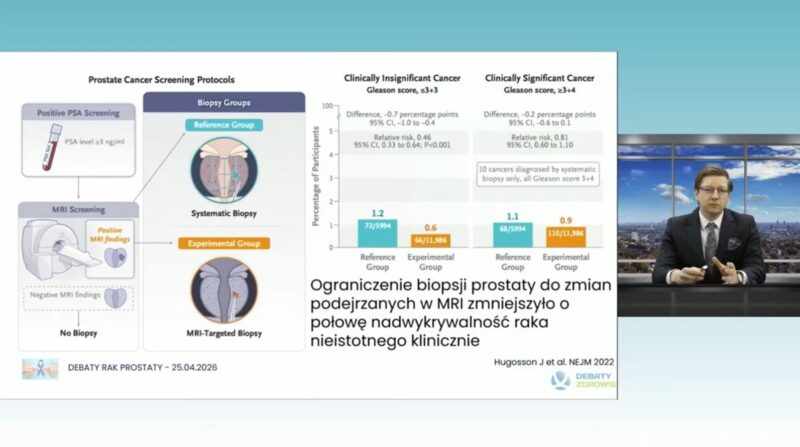
Dr Mieszko Kozikowski wystąpił na konferencji „Debata o Zdrowiu – Rak Prostaty”. Sprawdź, jakie tematy poruszono podczas wydarzenia w Warszawie.


1 min
Aktualności
Międzynarodowy kurs HoLEP i RIRS w URO.pl już za nami. Sprawdź, jak przebiegało szkolenie lekarzy z zakresu nowoczesnego leczenia prostaty i kamicy moczowej.


7 min
Objawy

6 min
Objawy
Skontaktuj się z nami, aby ustalić najlepszą dla siebie ścieżkę leczenia. Umów się na konsultację z urologiem.

Poradnia urologiczna
Konsultacje komerycyjne:
788 502 989
Poniedziałek-piątek: 9.00-17.00
Konsultacje na NFZ:
22 73 54 100 /101
Umawianie zabiegów
661 300 313
Poniedziałek-piątek: 8.00-16.00


Wyślij e-mail:
uro@emc-sa.pl
W godz. 8.00 – 16.00 odpowiadamy
tego samego dnia roboczego
Rozłóż płatność na raty.
Zapytaj koordynatora o szczegóły.